Je arts bespreekt je ziektegeschiedenis met een team van gespecialiseerde artsen en verpleegkundigen. Dit heet een multidisciplinair overleg (MDO). In veel ziekenhuizen in Nederland betrekken de artsen hier ook artsen uit andere ziekenhuizen bij.
Behandelplan slokdarmkanker
Jouw arts maakt samen met een aantal andere specialisten een behandelplan. Er wordt hierin gewerkt volgens de landelijke richtlijnen. Er wordt o.a. gekeken naar:
- Het stadium van de ziekte, bijvoorbeeld of er uitzaaiingen zijn.
- Kenmerken van de tumor, bijvoorbeeld hoe agressief de kankercellen zijn.
- Je lichamelijke conditie.
Na het MDO bespreekt de arts een behandelvoorstel met je. Je beslist “samen” over het opgestelde behandelplan. Samen beslissen is het proces waarin de arts en jij gezamenlijk bespreken welk medisch beleid het beste bij jou past, waarbij alle opties, voor- en nadelen, patiëntvoorkeuren en omstandigheden worden meegenomen.
De Nederlandse Federatie van Kanker patiëntenorganisaties (NFK) heeft veel hulpmiddelen ontwikkeld zodat Samen beslissen in de spreekkamer vanzelfsprekend wordt.
Samen beslissen over voeding
Samen beslissen betekent ook samen met je zorgverlener(s) overleggen en beslissen over een voor jou passend voedingsplan. Er zitten medische, persoonlijke en sociale aspecten aan de keuzes die je maakt over hoe je met voeding omgaat. Voeding zal daarom voor elke kankerpatiënt op maat moeten worden ingevuld.
Gespecialiseerde ziekenhuizen
De ontwikkelingen in de kankerzorg gaan razendsnel. De mogelijkheden voor diagnostiek en behandeling worden steeds beter en complexer. Als artsen zich specialiseren in één of enkele kankersoorten, kunnen zij beter alle ontwikkelingen bijhouden en de complexe mogelijkheden voor diagnostiek en behandeling goed beheersen. Zo bieden ziekenhuizen zorg volgens de laatste inzichten en op de best mogelijke manier. Dit noemen wij expertzorg. Door het leveren van expertzorg kan een patiënt rekenen op de beste kans op overleving, levensverlenging en een zo hoog mogelijke kwaliteit van leven.
Ziekenhuiskeuzehulp – vind het ziekenhuis dat past bij jouw situatie
Ook voor slokdarmkanker geldt dat er ziekenhuizen zijn die zich in deze vorm van kanker hebben gespecialiseerd.
Per april 2024 is de Ziekenhuiskeuzehulp beschikbaar met beschrijvingen over de zorg die ziekenhuizen leveren voor mensen met maag- of slokdarmkanker. SPKS heeft samen met de Nederlandse Federatie van Kankerpatiëntenorganisaties (NFK) hard gewerkt om deze keuzehulp te realiseren. Met de Ziekenhuiskeuzehulp kun je nagaan welk ziekenhuis het beste past bij jouw persoonlijke situatie. Wij zijn blij met alle ziekenhuizen die hier vrijwillig aan hebben meegewerkt en hun expertise en werkwijze inzichtelijk maken voor patiënten. De keuzehulp is beschikbaar op ZiekenhuisKiezenBijKanker.nl, de website van NFK met allerhande informatie over ziekenhuiskeuze voor mensen met kanker.
Klik hier om naar de Ziekenhuiskeuzehulp te gaan.
Heb je vragen over de Ziekenhuiskeuzehulp of het thema ziekenhuiskeuze? Stuur dan een mail naar onze patiëntvertegenwoordiger Liesbeth Timmermans l.timmermans@spks.nl.
Mocht je van gedachten willen wisselen over dit onderwerp met één van onze vrijwilligers, stuur dan een e-mail naar: lotgenoten@spks.nl
Behandeling
Je kunt de volgende behandelingen krijgen:
- Operatie.
- Chemoradiatie.
- Bestraling.
- Chemotherapie.
- Plaatsen van een voedingsbuisje: stent.
- Doelgerichte therapie.
Vaak krijg je een combinatie van deze behandelingen.
Operatie
Soms kan je arts de tumor verwijderen tijdens een operatie.
Je kunt alleen geopereerd worden als:
- De tumor niet is ingegroeid in organen eromheen, zoals de aorta of luchtpijp.
- Je geen uitzaaiingen hebt of alleen in de lymfeklieren in de buurt van de tumor.
- Je conditie goed genoeg is voor de operatie De operatie is in opzet genezend.
Voorbehandeling met chemoradiatie
Voordat je geopereerd wordt, krijgt je – als dat kan – eerst een behandeling met chemoradiatie. Dit is een combinatie van chemotherapie en bestraling. Het doel hiervan is dat de tumor kleiner wordt. De kans op een beter resultaat is groter als je chemoradiatie vóór de operatie krijgt.
Slokdarmoperatie
Bij de operatie wordt de tumor en een groot deel van de gezonde slokdarm verwijderd. Ook verwijdert de arts de lymfeklieren in de buurt van de tumor. De arts kan je opereren via de borstholte, buik of hals. Hoe je geopereerd wordt, hangt vooral af van de plek van de tumor in de slokdarm. Hoe je ook geopereerd wordt: de operatie is een grote ingreep en duurt vaak een groot deel van de dag.
Het maken van een buismaag
Is bij de operatie een groot deel van de slokdarm verwijderd? Dan maakt de arts meestal een buismaag. Dit is een soort buis die de mond en keelholte met de rest van het spijsverteringskanaal verbindt. De buismaag vervangt de slokdarm. Hij wordt meestal gemaakt van de maag of een deel daarvan. Daarom heet de gemaakte buis een buismaag. Soms kan de maag niet gebruikt worden. Bijvoorbeeld door een eerdere operatie. Dan kan de arts een stuk dikke of dunne darm gebruiken. Dit gebeurt veel minder vaak.
De buismaag:
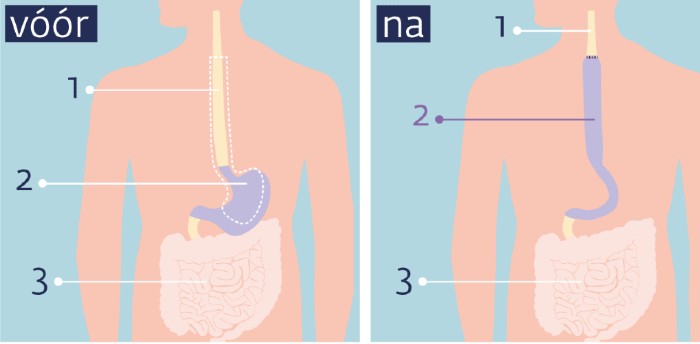
De chirurg verwijdert het onderste deel van de slokdarm (1) en het bovenste deel van de maag (2).
Van het achtergebleven deel van de maag maakt de chirurg een holle buis. Dit is de buismaag.
(Bron afbeelding: kanker.nl)
Mogelijke complicaties na een slokdarmoperatie
Een slokdarmoperatie is een grote ingreep. Ongeveer de helft van de geopereerde mensen heeft last van complicaties na de operatie. Het kan zijn dat je hierdoor langer in het ziekenhuis moet blijven.
De meest voorkomende complicaties zijn:
- Longontsteking.
- Lekkage op de plek waar de buismaag aan de oude slokdarm is vastgemaakt.
- Hartritmestoornissen.
- Lymfelekkage.
De operatie kan ook gevolgen hebben waar je langer last van houdt of die soms niet meer overgaan:
- Heesheid door schade aan de stembandzenuwen
- Je eten komt terug omhoog of je hebt last van brandend maagzuur; omdat de klep tussen de maag en slokdarm is weggehaald, stroomt de maaginhoud makkelijk terug in de slokdarm. Vooral bij liggen en bukken geeft dit problemen.
